Viren sind: Geißel der Menschheit. Auslöser der Pandemie. Und Hoffnung im Kampf gegen Krankheiten. Denn während uns einige Arten gefährlich werden, sind andere Viren die Feinde unserer Feinde – und könnten helfen, die Antibiotikakrise zu überstehen.
Es passiert viele Male im Jahr in deutschen Krankenhäusern, und es ist immer wieder eine schwere Krise: eine Infektion mit Keimen, die gegen eines oder mehrere Antibiotika widerstandsfähig sind. Die Erkrankten bekommen dann die letzten noch wirksamen Mittel, manchmal Reserveantibiotika aus den Fünfzigerjahren. In schlimmen Fällen werden sie isoliert. Sind ihre Abwehrkräfte geschwächt, können die multiresistenten Erreger sie sogar in den Tod treiben. Schätzungen des Nationalen Referenzzentrums zur Überwachung von Krankenhausinfektionen an der Berliner Charité gehen von jährlich 15.000 Todesfällen durch Krankenhausinfektionen in Deutschland aus – 1.000 bis 4.000 davon durch multiresistente Keime.
Es ist ein ewiger Prozess der evolutiven Auslese und Anpassung: Einige Mikroben mutieren und werden widerstandsfähig gegen die Medikamente, die sie hätten bekämpfen sollen. Die erworbenen Resistenzgene können sie wechselseitig austauschen, was das Hochrüsten der Keime massiv beschleunigt. In den letzten Jahren wurde immer deutlicher: Unsere schärfsten Waffen im Kampf gegen Keime – Antibiotika – werden stumpf. Besonders in den Kliniken breiten sich antibiotikaresistente Keime europaweit aus.
Ein neues Antibiotikum zu entwickeln kostet bis zu 1,5 Milliarden Euro. Für die Pharmaindustrie ist das kein attraktives Geschäft.
Und so wird das Repertoire wirksamer Antibiotika immer schmaler. Über die exakten Auswirkungen dieser Entwicklung können Experten momentan nur mutmaßen, doch die Gefahr ist immens: Im Jahr 2014 warnte die WHO gar vor der »sehr realen Möglichkeit einer post-antibiotischen Ära«.
Hilfe im Kampf gegen multiresistente Keime kündigt sich nun von unerwarteter Seite an: Phagen könnten eine echte Alternative zu Antibiotika sein. Phagen sind Viren – und so würde man sie eigentlich mit tückischen Krankheiten wie HIV oder Hepatitis in Verbindung bringen. Doch diese natürlich vorkommende Gruppe von Viren befällt ausschließlich Bakterien, etwa den Choleraerreger. Sie sind hoch spezialisiert auf unzählige Bakterienarten – und es gibt eine unglaubliche, großteils noch unerfasste Vielfalt an Phagen.
Im vergangenen Herbst trafen sich zum ersten Mal Phagenforscher aus aller Welt an der Universität Hohenheim. Mit von der Partie waren auch Vertreter des Paul-Ehrlich-Instituts und des Bundesinstituts für Arzneimittel und Medizinprodukte. Wissenschaftler hatten stets befürchtet, dass Phagen, weil sie Viren sind, im strengen Europa kaum je zugelassen würden. »Doch die Behördenvertreter widersprachen vehement und ermutigten zu klinischen Studien«, erinnert sich der Mikrobiologe Johannes Wittmann vom Leibniz-Institut DSMZ – Deutsche Sammlung von Mikroorganismen und Zellkulturen in Braunschweig. Hochschulen und Firmen schlossen sich daraufhin deutschlandweit zum Nationalen Forum Phagen zusammen. Ziel ist es, die Forschung so weit voranzubringen, dass die nützlichen Viren Kranke kurieren können. Belgien ist dabei Vorbild: Die Klinikapotheken dürfen dort seit Ende 2016 Phagen als Arzneien ausgeben und damit Kranke behandeln.
In Belgien dürfen Apotheken seit 2016 Phagen als Arzneimittel ausgeben.
Die Mikrobiologin Tamta Tkhilaishvili schließt einen blauen OP-Kittel in ihrem Nacken. Sie schlüpft in Handschuhe und stülpt sich Füßlinge über die Schuhe. Dann öffnet sie die Tür zu einem S2-Labor. In dem kleinen, fensterlosen Raum an der Charité in Berlin testet die Doktorandin Phagen an verschiedenen Krankheitserregern, an Staphylococcus aureus und an dem Krankenhauskeim MRSA, dem Methicillin-resistenten Staphylococcus aureus. Sie hebt ein Glas, in dem ein streichholzgroßes Glasstück in einer Flüssigkeit schwimmt. »Der Fremdkörper ahmt ein Implantat nach. Wir haben bei Patienten oft Probleme mit Infektionen auf Kniegelenken, Hüftgelenken oder auch Herzkathetern. Manchmal müssen wir die Implantate deshalb sogar entfernen«, erklärt Tkhilaishvili. Denn die Keime bilden einen Biofilm auf den Prothesen, eine Art geschlossenen Bakterienrasen. Herkömmliche Antibiotika können in diesen nur schlecht eindringen. Phagen dagegen schon. Tkhilaishvili hält ein Gläschen mit einer klaren gelben Lösung in die Höhe. Die Phagen haben darin die massenhafte Vermehrung der Bakterien verhindert. »Was wir bisher in unseren Experimenten sehen, ist, dass Phagen wirklich funktionieren. Wir sollten ihnen vertrauen«, sagt sie.
Phagencocktail aus Georgien
Die Phagen sind eine vergessene Errungenschaft ihrer Heimat. Die Viren, die Tkhilaishvili einsetzt, hat sie am Eliava-Institut in Georgien bestellt. Georgien und Russland gelten als Wiege der Phagenmedizin. Weil in den Ostblockstaaten über Jahrzehnte Antibiotika kaum verfügbar waren, behandelte man dort Infektionen erfolgreich mit Phagen. Bis heute haben die Apotheken in Georgien virushaltige Tinkturen, weiß Tkhilaishvili, vor allem für Kinder – etwa gegen Wundinfektionen oder bei Schnupfen. Vor und im Zweiten Weltkrieg stellten auch die Behringwerke in Deutschland Phagenpräparate her. Die nützlichen Viren wurden in Feldlazaretten vorsorglich auf Wunden geträufelt. Dadurch heilten Verletzungen schneller und mancher chirurgische Eingriff konnte unterbleiben.
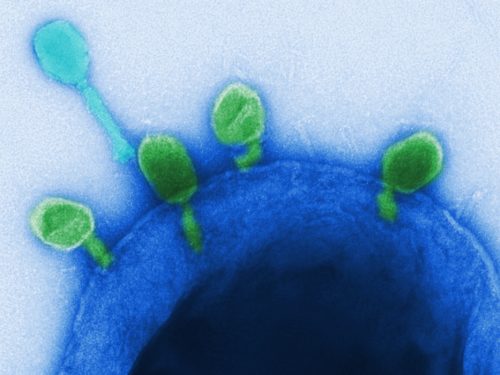
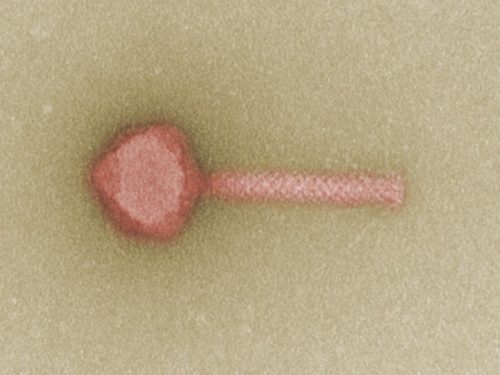
»Phagen sehen aus wie Raumschiffe«, sagt Ann-Brit Klatt. Die Mikrobiologin erforscht ebenfalls an der Charité die Hoffnungsträger. Sie isoliert dazu gänzlich unbekannte Phagen. An ihrem Computer öffnet sie eine Elektronenmikroskopaufnahme. Ein Phage zeigt sich in Schwarz-Weiß. An seinen polyedrischen Kopf schließt sich ein Rumpf in Form eines schmalen Rohrs an. Am Ende dieses Körpers hängen dünne Beinchen, Schwanzfibern genannt. Sie helfen dem Phagen, sich an eine Wirtszelle zu heften. Zusätzlich klammert sich das Virus mit feinen Spikes fest, die sich ebenfalls an der Unterseite befinden. Einmal auf einem Bakterium gelandet, spritzt der Phage sein Erbgut in das Bakterium. So zwingt er es, selbst Phagen zu produzieren.
Im Abwasser von Krankenhäusern fahnden die Wissenschaftler nach nützlichen Phagen – dort sind besonders viele bereits auf multiresistente Bakterien spezialisiert.
Klatt wird ein wenig verlegen, als sie erzählt, wo sie ihre Phagen findet. »Ich lasse tatsächlich Patienten in ein Röhrchen spucken und isoliere Phagen gegen Staphylococcus aureus daraus.« Denn Phagen sind immer da, wo auch ihre Wirte sind, die Bakterien. Bei sechs von fünfundzwanzig Probanden stieß Klatt so auf verschiedene Phagen gegen den Keim. »Die waren in den Labortests alle sehr wirksam gegen verschiedene Stämme des Krankheitserregers«, sagt Klatt. Sie selbst habe leider keine nützlichen Phagen im Speichel, bedauert sie. Alle, die sich den Phagen zuwenden, bauen derzeit ihre eigenen Sammlungen auf, um nicht nur von Bestellungen aus Georgien abhängig zu sein. Johannes Wittmann vom DSMZ fahndet dafür in den Abwässern von Krankenhäusern nach nützlichen Viren. Denn darin findet er besonders viele Phagen, die bereits auf multiresistente Keime spezialisiert sind.
Die Forscher an der Charité bereiten gar schon erste Therapien mit ihren Phagen vor. In ihrem S2-Labor schwimmen speckige Hautstücke in einer Schachtel. »Gewebe von Klienten einer Schönheitsklinik, die sich den Bauch straffen ließen«, sagt Klatt und grinst. Am Vortag hat sie die Haut in briefmarkengroße Stücke geschnitten. Jedes Stück hat sie mit einem Skalpell aufgeschlitzt und ein Plastikröhrchen in die Wunde gesteckt – es simuliert ein Implantat. Die Hautproben hat sie dann mit verschiedenen Staphylococcusaureus-Stämmen infiziert. Bald wird sie die Phagen auf die verkeimte Haut loslassen.
Phagen könnten gefährliche Immunreaktionen auslösen
»Die ersten Anwendungen von Phagen werden auf der Haut sein, also bei Wundinfektionen oder auch gegen den Dekubitus, das sogenannte Wundliegen bei bettlägerigen Patienten«, erwartet der Mikrobiologe Hans-Peter Horz von der Universität Aachen. Denn hier greift der einzige Einwand nicht, den einige Kritiker haben: Sie fürchten, Phagen könnten bedenkliche Reaktionen des Immunsystems hervorrufen, wenn sie in den Körper und besonders ins Blut verabreicht werden. Aber auf der Haut fällt die Immunantwort schwächer aus. Die Berichte aus den Kriegsjahren und den Ostblockstaaten enthalten keine Hinweise auf gefährliche Nebenwirkungen.
Hierzulande gab es bisher nur einzelne Heilversuche – solange ein individueller Patient aufgeklärt wird und einverstanden ist, sind solche experimentellen Behandlungen erlaubt. Der Unfallchirurg Burkhard Wippermann vom Helios Klinikum Hildesheim stieß bei einem Urlaub in Georgien auf Phagenpräparate. Daraufhin beschloss er, sie auf eigene Faust auszuprobieren. Der Klinikleitung ging das offensichtlich zu weit. Seit geraumer Zeit darf er keine Interviews mehr geben. Wie der NDR 2016 berichtete, konnte Wippermann aber eine Frau mit einer offenen Wunde am Bein heilen, die Dutzende Operationen hinter sich hatte und der eine Amputation drohte. Von vier Kranken, die von resistenten Keimen befallen waren, erholten sich zwei nach seiner Phagenkur.
Die Viren sind ein Puzzleteil im Kampf gegen Bakterien
Der Sepsisexperte Andrej Trampuz von der Berliner Charité wollte an diesen Erfolg anknüpfen, als er, gemeinsam mit Kolleginnen und Kollegen, einen ukrainischen Soldaten mit Phagen behandelte. Der hatte sich im Konflikt auf der Krim schwer am Bein verletzt und deshalb ein künstliches Gelenk erhalten. Nach einer Entzündung musste es jedoch an der Charité herausgenommen werden. Im Gewebe befanden sich viele hochgefährliche, antibiotikaresistente Erreger, darunter der Superkeim Pseudomonas aeruginosa, gegen den nicht einmal mehr die Reserveantibiotika halfen. Daraufhin testete Trampuz gemeinsam mit seiner Doktorandin Tkhilaishvili einen Phagencocktail aus Georgien. Dieser konnte den Bakterienzoo eindämmen. Am ersten Tag nach der Kur konnten die Mikrobiologen zum ersten Mal gar keine Keime im Beingewebe des Mannes finden. Doch später kamen die Erreger zurück. Schließlich mussten die Ärzte dem Veteranen das Bein amputieren.
Im Mai 2018 liegen auf der Station, die Trampuz betreut, wieder Patienten, die er mit Phagen behandelt. Darauf angesprochen möchte er jedoch noch keine Details preisgeben. Er will keine übertriebenen Erwartungen wecken: Die Viren sind eben nicht immer erfolgreich und kein Wundermittel.
»Der Vorteil der Phagen: Spezifität. Sie vernichten oft nur einen einzigen Krankheitserreger.«Hans-Peter Horz
»Ihr Vorteil ist, dass sie sehr spezifisch sind«, sagt Hans-Peter Horz. »Ein Phage vernichtet tatsächlich oft nur den jeweiligen Krankheitserreger, wohingegen Antibiotika sehr breit wirken und deshalb auch die gesunde Darmflora attackieren.« Das bedeutet aber auch, dass man immer genau untersuchen muss, mit welchen Keimen man es zu tun hat, damit man die passenden Phagen auswählen kann. Mikrobiologische Tests werden damit überlebenswichtig. »Wenn Phagen in der Vergangenheit versagten, lag das wahrscheinlich ganz oft daran, dass niemand genau nachgeschaut hat, mit welchen Keimen der Patient infiziert war.«
Dennoch darf man die nützlichen Viren nicht überschätzen. Auch gegen sie werden Bakterien schnell resistent. Doch die Viren können ebenfalls mutieren – sodass sich in dieser evolutionären Aufholjagd immer wieder potente Phagen identifizieren lassen.
Noch etwas lässt alle Forscher hoffen: In Kombination mit Antibiotika sind die nützlichen Viren besonders wirksam. MRSA-Keime sprechen sogar wieder auf Antibiotika an, wenn sie zunächst mit Phagen »mürbe« gemacht werden, beobachtete Horz in seinen Experimenten. »Die Wirkungen sind nicht nur additiv, sondern sie unterstützen sich regelrecht gegenseitig.« In der Kombination liegt deshalb die größte Hoffnung.
Dieser Text ist zuerst erschienen in der zweiten Ausgabe zum Thema »Gefahr«(04. September 2018).
